گوش چگونه کار می کند؟
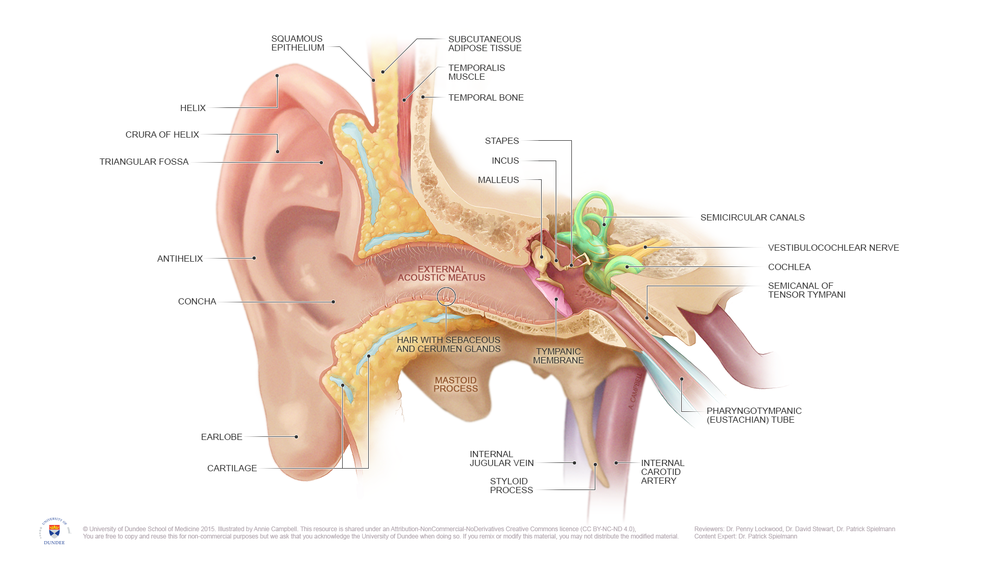
گوش انسان سه قسمت دارد: گوش خارجی، گوش میانی و گوش داخلی. وظیفه ی گوش خارجی که متشکل از لاله ی گوش و مجرا است، دریافت و جمع آوری صداها از تمامی زوایا است. گوش خارجی صداها را تحویل گوش میانی می دهد. گوش میانی که متشکل از پرده ی گوش و سه استخوانچه ی کوچک (به نام های چکشی، سندانی و رکابی) است، صدا را از گوش خارجی تحویل گرفته و در اثر حرکت پرده ی گوش و این سه استخوانچه، به سمت گوش داخلی هدایت می کند. کار اصلی شنوایی در گوش داخلی رخ می دهد. وظیفه ی گوش داخلی تبدیل امواج مکانیکی صوتی به امواج الکتریکی عصبی است که این کار توسط سلول های ظریف و بسیار ریزی به نام سلول مویی داخلی انجام می شود. تارهای عصب شنوایی به صورت مجموعه ای از سیم ها به انتهای سلول مویی داخلی وصل می شود و این تارها در اثر تحریک سلول مویی داخلی، تحریک شده و پیام های عصبی را به سمت مغز مخابره می کنند تا صداها در مغز درک شوند.
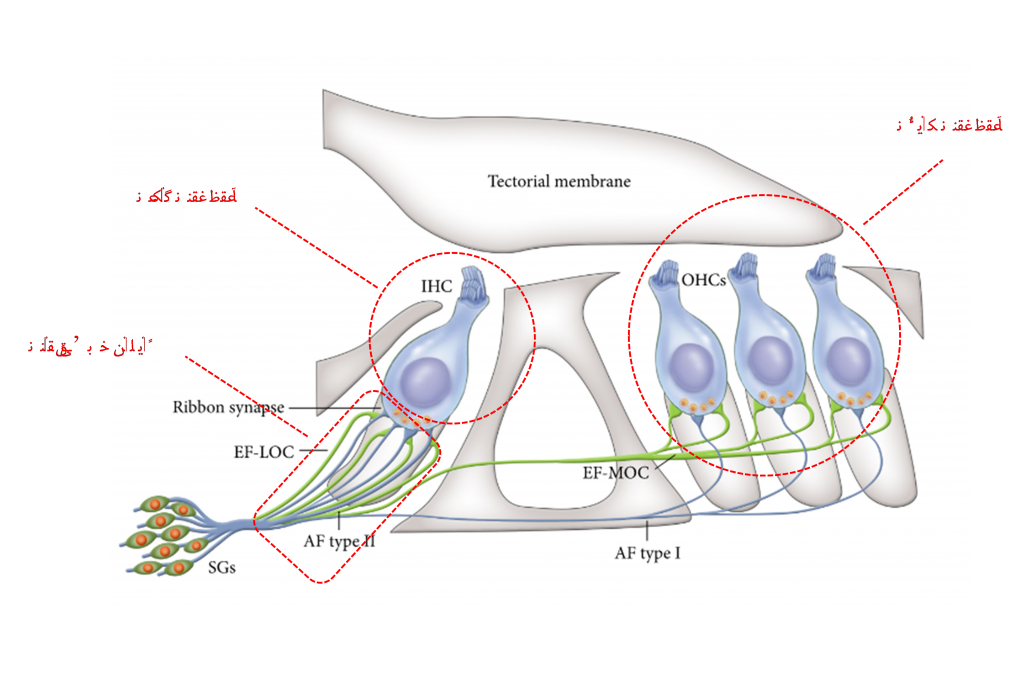
گوش سه قسمت دارد: گوش خارجی (لاله و مجرای گوش)، گوش میانی (پرده ی گوش و سه استخوانچه ی چکشی، سندانی و رکابی) و گوش داخلی (حلزون و عصب شنوایی). درون حلزون، سلول مویی داخلی وجود دارد که کارش تبدیل صدا از حالت امواج مکانیکی به پیام های عصبی است و به سلول مویی داخلی، رشته های ظریف عصب شنوایی وصل هستند و این پیام های عصبی را از سلول مویی داخلی تحویل گرفته و به سمت مغز برده و به آن تحویل می دهد تا فرایند درک صداها رخ دهد.
نوروپاتی شنوایی چیست؟
عملکرد سلول مویی داخلی در تبدیل صداها از حالت امواج مکانیکی به پیام های صوتی و همچنین عملکرد تارهای عصب شنوایی در شلیک عصبی و تولید پیام های عصبی مساله ی بسیار حیاتی و مهم است. اگر سلول مویی داخلی، تارهای عصب شنوایی و یا محل اتصال این دو بنا به هر دلیلی آسیب دیده باشد و یا به طور مناسبی کار نکند، تولید و مخابره ی پیام های عصبی دچار مشکل می شود. اگر بخواهیم به زبان فنی بگوییم، سلول مویی داخلی و تارهای عصب شنوایی باید به گونه ای کار کنند که در هنگام تولید پیام های عصبی تارهای عصب شنوایی به صورت دسته جمعی و با هم شلیک کنند، نه دیرتر و نه زودتر. همگی باید با هم شلیک کنند و بدین وسیله پیام عصبی همزمان شکل گرفته و به سمت مغز مخابره می شود. در نوروپاتی شنوایی، هر کدام از تارهای عصبی به صورت جدا از هم و در فواصل زمانی مختلف شلیک می کنند و این امر باعث می شود پیام عصبی مناسب و قوی شکل نگرفته و پیام ها به صورت پراکنده و با فواصل زملنی مختلف به سمت مغز مخابره شود و مغز درک درستی از پیام ها به دست نیاورد. عملکرد صحیح سلول مویی داخلی و تارهای عصب شنوایی در تولید و مخابره ی پیام های عصبی برای صداهای گفتار و به تبع برای درک گفتار در مغز، بسیار ضروری و مهم می باشد. اگر این ناحیه آسیب ببیند و یا به درستی کار نکند، فرد صداها را می شنود ولی آنها را درک نمی کند، همچون حالتی که شما مشغول دیدن فیلمی از تلویزیون خود باشید ولی بخش قابل توجهی از تصویربه صورت برفکی باشد. شما تصویر را می ینید، ولی تصویر واضح و شفاف نیست و نمی توانید موارد جزیی و ریزی که برای فهمیدن و پیگیری خط داستانی فیلم لازم باشد را ببینید و متوجه آن بشوید. کودک یا فرد بزرگسالی که نوروپاتی شنوایی دارد، صداها را می شنود ولی آن ها را درک نمی کند، همچون حالتی می شنود که در کشور غریبی است و زبان مردمان آن کشور را نمی فهمد، ولی صدای آنها را کاملا می شنود.
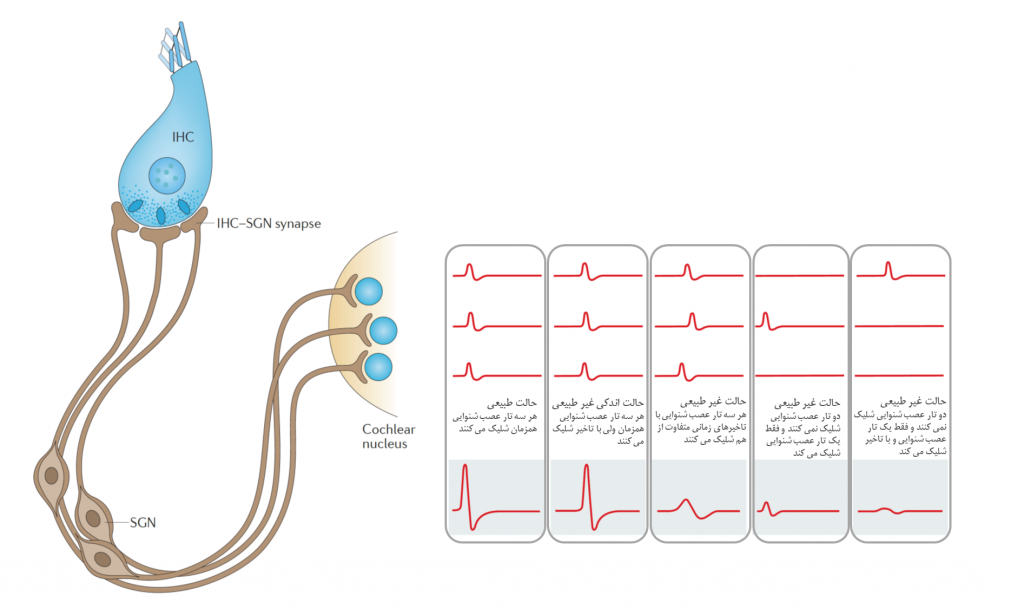
نوروپاتی شنوایی به خاطر ناهمزمانی در شلیک عصبی تارهای عصب شنوایی است که به انتهای سلول مویی داخلی متصل هستند. در اینجا، حالت طبیعی که هر سه تار عصبی وصل شده به سلول مویی داخلی، همزمان و با هم شلیک می کنند نشان داده شده است. جمع نهایی شلیک همزمان این عصب ها به صورت یک پیام عصبی واضح و بزرگ به سمت مغز ارسال و مخابره می شود و بدین وسیله مغز قادر به درک واضح صداها، به ویژه صداهای گفتاری خواهد بود. همچنین انواع حالت های غیر طبیعی نشان داده شده است. در این حالت های غیر طبیعی، سه تار عصب شنوایی در فواصل زمانی مختلف و به صورت ناهمزمان شلیک می کنند و درنتیجه، موج عصبی واضح و بزرگی شکل نمی گیرد و به تبع، مغز قادر به درک و تمیز صداها نخواهد شد. فرد در این حالت، صداها را می شنود ولی برایش تمیز صداها و درنتیجه، درک نهایی صداها رخ نمی دهد.
علل نوروپاتی شنوایی چیست؟
عوامل متعدد و مختلفی موجب نوروپاتی شنوایی می شوند. موارد زیادی به عنوان عامل خطر برای نوروپاتی شنوایی کودکان وجود دارد. این عوامل خطر عبارت هستند از:
- وزن پایین در هنگام تولد
- کمبود اکسیژن در هنگام تولد (آنوکسی یا هایپوکسی)
- زردی بالا (هایپربیلی روبینمیا)
- تولد زودرس (کمتر از 28 هفته)
- عوامل وراثتی و جهش های ژنتیکی
- مصرف داروهای سمیت زای گوش (اتوتوکسیک)
- برخی سندروم ها به ویژه همراه سندروم هایی که با ناهنجاری های مربوط به سر و صورت همراه است (سندروم شارکوت ماریه توث، سندروم تورچ و … )
- بیماری ها و عفونت های ویروسی
- مننژیت
- تب بالا
- اختلالات عصبی و مربوط به مغز
- قرارگیری در معرض موسیقی بلند، نویز و سر و صداها
- گذر عمر و پیرگوشی
از بین عوامل فوق، وزن کم در هنگام تولد، زردی بالا و تولد زودرس جزو شایع ترین علل نوروپاتی شنوایی در بین نوزادان و کودکان می باشد. در ایران، به دلیل ازدواج های خانوادگی و شایع بودن ژن های کم شنوایی در بین اعضای خانواده، عوامل وراثتی نیز جزو عوامل شایع می باشد. با معاینه ی بالینی و انجام آزمایشات شنوایی مختلف و تست های ویژه ای که برای این امر وجود دارد، می توان به علت ایجاد نوروپاتی شنوایی پی برد و بر طبق آن اقدامات یا درمان های لازم صورت گیرد.
نحوه ی تشخیص بالینی نوروپاتی شنوایی
بر اساس برنامه ی غربالگری شنوایی نوزادان که در هنگام تولد انجام می شود، آزمایش OAE در همان بدو تولد در بیمارستان برای نوزادان انجام می شود و از آنجا که اکثر کم شنوایی ها به گونه ای است که (سلول های مویی خارجی) حلزون آسیب می بینند، با آزمایش OAE می توان به وجود این نوع کم شنوایی شایع در بین نوزادان پی برد. آزمایش OAE آزمایش ساده ای است که با قرار دادن میکروفن کوچکی درون گوش کودک خوابیده انجام می شود و مدت زمان انجام آن کوتاه است (در حد یک تا دو دقیقه). اما همچنان که پیش تر بیان شد، در نوروپاتی شنوایی، سلول مویی داخلی، تارهای عصب شنوایی و یا محل اتصال این دو دچار آسیب می شوند، با انجام آزمایش OAE نمی توان به تشخیص نوروپاتی شنوایی پی برد، به ویژه این که در تقریبا تمام موارد نوروپاتی شنوایی، عملکرد سلول های مویی خارجی سالم است و تقریبا تمامی نوزادان دچار نوروپاتی شنوایی در آزمایش OAE قبول می شوند و مشکلی در این آزمایش نخواهند داشت.
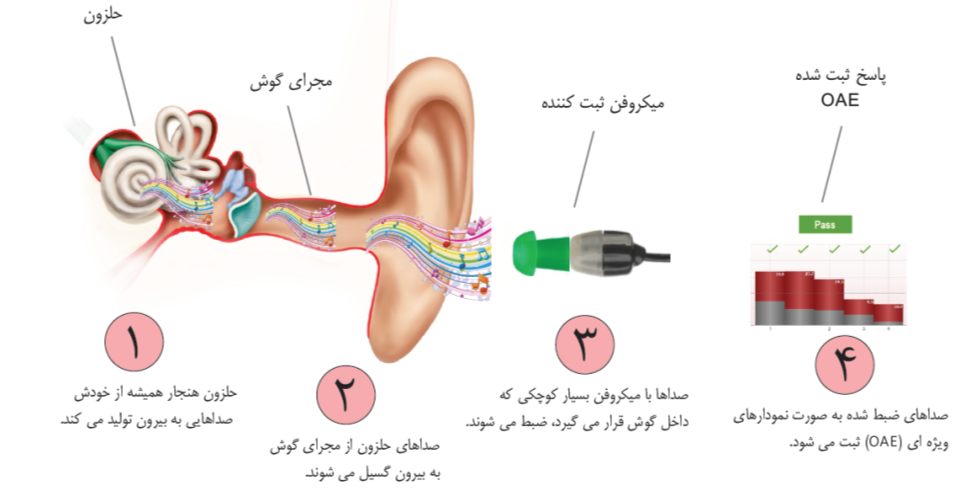
در آزمایش OAE، میکروفن ریزی درون گوش کودکی که خوابیده است و یا آرام می باشد، قرار داده می شود و این میکروفن، صداهای برگشتی از سوی حلزون رادر نواحی فرکانسی مختلف ضبط و جمع آوری می کند و به صورت نموداری نشان می دهد. هر کجا از حلزون که سالم باشد، صدای مربوط به آن ناحیه از حلزون به صورت یک فرکانس خاص ثبت و نمایش داده می شود. وجود پاسخ OAE نشانگر سالم بودن سلول مویی خارجی در آن قسمت از حلزون است. از آنجا که وضعیت سلول های مویی خارجی حلزون تقریبا تمامی کودکان دچار نوروپاتی شنوایی صحیح و سالم است، پاسخ OAE در آن ها وجود دارد.
برای تشخیص دقیق تر و بهتر نوروپاتی شنوایی نیاز به انجام آزمایش خاصی است که به وسیله ی آن بتوان از صحت و سلامت عملکرد سلول مویی داخلی، تارهای عصب شنوایی و محل اتصال این دو به یکدیگر باخبر شد. این کار با آزمایش ABR انجام می شود. در آزمایش ABR، الکترودهای ظریفی به سر و پشت گوش کودک چسبانده می شود و فعالیت عصب شنوایی کودک به وسیله ی ارایه ی صدا از طریق گوشی های خاص به گوش او و سپس از طریق این الکترودها ثبت و بررسی می گردد. به طور کلی، در اکثر موارد نوروپاتی شنوایی (البته به جز تعداد خاصی از آنها)، نتیجه ی آزمایش OAE قابل قبول بوده ولی نتیجه ی آزمایش ABR قابل قبول نمی باشد. در برخی از موارد نوروپاتی، به ویژه در مواردی که نوروپاتی به خاطر دلایل ژنتیکی و وراثتی است، علاوه بر اینکه نتایج ABR قابل قبول نیست، نتایج آزمایش OAE نیز مقبول نخواهد بود و این امر نشانگر آن است که کودک علاوه بر این که دچار نوروپاتی شنوایی است، دچار کم شنوایی حلزونی (سلول های مویی خارجی) نیز است. البته برای تشخیص کامل تر نوروپاتی از آزمایشات تکمیلی دیگری نیز استفاده می شود.

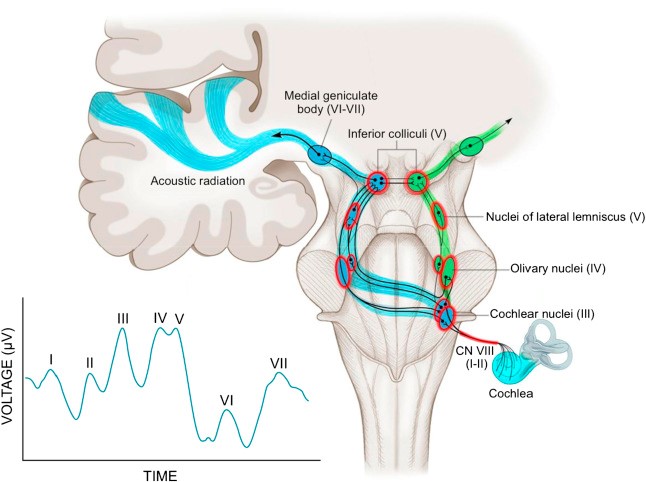
در آزمایش ABR، وضعیت و عملکرد عصب شنوایی بررسی می شود. الکترودهای چسبی ظریفی روی سر کودک چسبانده می شود و صدایی از طریق گوشی های مخصوص به درون گوش کودک ارایه می گردد و فعالیت عصب شنوایی از طریق این الکترودها ثبت و بررسی می گردد. نتیجه ی آزمایش به صورت نموداری ثبت می شود که به شکل مجموعه ای از امواج (قله ها و دره ها) است. از شکل این امواج و نحوه ی ظهور آن ها در قبال شدت های مختلف صدایی که به گوش ارسال می شود، از صحت و سلامت عملکرد عصب شنوایی و تارهای عصبی آن اطمینان حاصل می گردد. در نوروپاتی شنوایی که تارهای عصبی دچار مشکل می شوند، این امواج یا کلا ظاهر نمی شوند و یا اینکه به شکل ناهنجاری ظاهر می شوند.
درمان نوروپاتی شنوایی
اولین نکته در خصوص درمان نوروپاتی شنوایی، تشخیص کامل و شناخت دقیق علت آن می باشد و بر طبق این که علت آن چیست، درمان مناسب تعیین و انجام می شود. در مواردی که علت نوروپاتی شنوایی به خاطر وزن کم در هنگام تولد، زردی بالا، نارس بودن کودک و زود به دنیا آمدن او باشد، ممکن است درمانی جز انتظار و انجام آزمایشات در بازه های زمانی متعدد و بررسی و کنترل نتایج شنوایی کودک صورت نگیرد. در چنین مواردی معمولا تا یک بازه ی زمانی خاصی صبر می گردد و فقط کودک تحت آزمایشات دوره ای شنوایی قرار می گیرد و بر اساس این که پیشرفت و میزان بهبودی در نتایج آزمایشات او چگونه است، این بازه ی زمانی تعیین و یا اقدامات درمانی دیگر صورت می گیرد.
در برخی موارد، ممکن است به علت میزان آسیب زیاد و کم شنوایی قابل توجه، نیاز به تجویز و تنظیم سمعک (یک گوشی یا دو گوشی) و استفاده ی موقت از آن باشد تا بدین وسیله کودک در معرض مداوم صداها باشد و مغز او محروم از شنیدن صداها نباشد و تارهای عصب شنوایی او تقویت و تحریک گردد و به مرور زمان و با تکرار آزمایشات و بهبودی در نتایج، سمعک از گوش او برداشته شود و کودک به حالت طبیعی خود برگردد. در مواردی ممکن است، نیاز به استفاده ی مداوم کودک از سمعک برای مدت زمان طولانی و یا به صورت همیشگی باشد که این مساله با عدم تغییر در نتایج آزمایشات کودک تصمیم گیری می شود. در مواردی که علت نوروپاتی شنوایی به گونه ای است که با گذشت زمان، بهبودی مشاهده نگردیده و یا نخواهد شد، درمان به صورت استفاده ی دایمی از سمعک و یا انجام عمل جراحی جهت نصب و استفاده از پروتز کاشت حلزون برای کودک خواهد بود.
در این موارد، ابتدا سمعک تجویز و تنظیم می گردد و عملکرد شنوایی کودک با سمعک در یک بازه ی زمانی مشخصی ارزیابی، بررسی و کنترل می گردد و اگر بهبودی مشاهده شود و عملکرد شنوایی کودک، به ویژه درک گفتار او در حد و اندازه ی هم سن و سالان او باشد، همچنان به استفاده از سمعک ادامه داده می شود و در صورتی که عملکرد کودک قابل قبول و متناسب با شرایط سنی او نباشد، برای دریافت پروتز کاشت حلزون اقدام می گردد.
شایان ذکر است که چون پروتز کاشت حلزون با ارایه ی تحریکات الکتریکی خفیف موجب تحریک عصب شنوایی می گردد، به تبع درمان قوی تر و بهتری برای کودکان دچار نوروپاتی شنوایی است.
آنچه که والدین کودک دچار نوروپاتی شنوایی باید به خاطر داشته باشند این است که اولا نگران وجود چنین عارضه ای در کودک خود نباشند چون ممکن است با گذشت زمان و با بررسی های تخصصی شنوایی به عمل آمده از سوی ادیولوژیست، بهبودی کامل یا قابل توجهی در وضعیت شنوایی کودک رخ دهد و ثانیا اگر بهبودی طبیعی رخ ندهد، سمعک و کاشت حلزون درمان های صددرصد موفقی خواهند بود. تحقیقات نشان داده است که سمعک در بهبودی کامل وضعیت شنوایی 60 تا 65 درصد کودکان دچار نوروپاتی کاملا موفق بوده است و کاشت حلزون در 98 درصد این کودکان کاملا موفق بوده است. تنها موارد نادری از نوروپاتی شنوایی است که امکان انجام درمان کامل برای آنها وجود ندارد ولی شما نباید ناامید باشید. بهتر است به جای ناامیدی، برای انجام آزمایشات تخصصی شنوایی اقدام عاجل کنید و ثانیا به حرف های متخصص ادیولوژی در خصوص وضعیت کودک خود کاملا گوش کرده و اقدامات و مواردی را که او به شما متذکر می شود را به طور کامل انجام دهید.
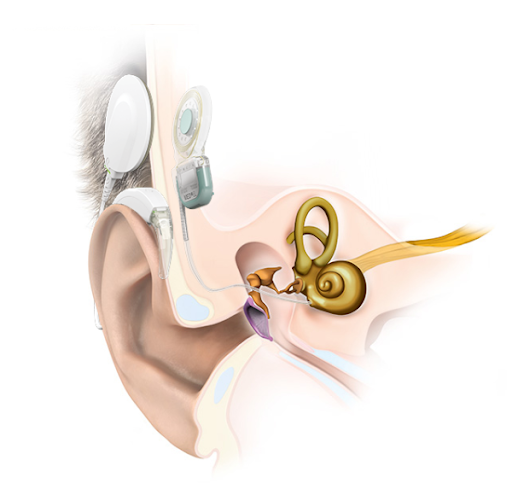
یکی از درمان های اصلی نوروپاتی شنوایی در مواقعی که این عارضه بهبود نمی یابد و برای همیشه کودک دچار آن است، سمعک ( سمت چپ شکل) و کاشت حلزون (سمت راست شکل) می باشد. سمعک با تقویت صداها و بلندتر کردن صدا موجب می شود اولا صداها بلندتر گردد و کم شنوایی کودک بدین طریق جبران گردد و ثانیا بلندتر کردن صداها باعث افزایش همزمانی شلیک عصبی تارهای عصب شنوایی می شود. در مواقعی که استفاده از سمعک برای کودک موثر و بهینه نباشد، عمل جراحی کاشت حلزون صورت می گیرد و بدین طریق، عصب شنوایی کودک مستقیما و به وسیله ی الکترود ظریفی که با عمل جراحی خاصی درون حلزون کودک قرار داده می شود، تحریک الکتریکی می گردد و همزمانی عصب شنوایی رخ می دهد و بدین وسیله درمان کامل صورت می پذیرد.

