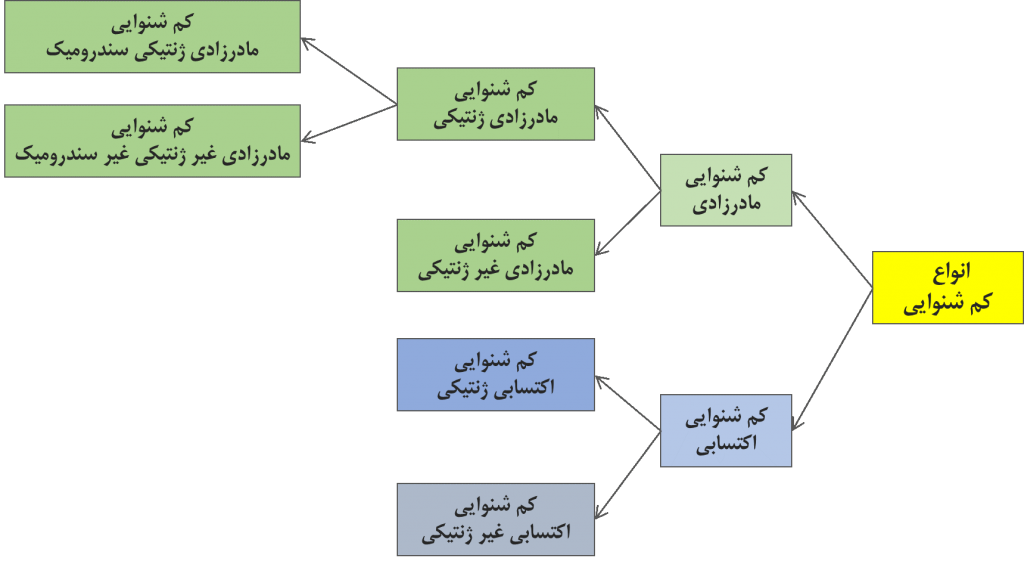
کم شنوایی حسی عصبی علل بسیاری دارد. میتوان این علل را به دو علت کلی تقسیم کرد: مادرزادی و اکتسابی. هم علل مادرزادی و هم علل اکتسابی را میتوان به موارد ژنتیکی و غیر ژنتیکی تقسیم کرد.
علل مادرزادی و ژنتیکی کم شنوایی حسی عصبی
انواع زیادی از علتهای ژنتیکی مادرزادی برای کم شنوایی وجود دارد. حتی ممکن است این علتها را به دو بخش سندرومی و غیر سندرومی تقسیمبندی کرد. بیش از چهارصد سندروم وجود دارد که کم شنوایی در آنها رخ میدهد. در بین این سندرومها، شایعترین سندرومهایی که با کم شنوایی در ارتباط هستند، عبارت هستند از:
- سندروم آشر
- نوروفیبوماتوزیس نوع دو
- سندروم پِندرد
- سندروم واردنبرگ
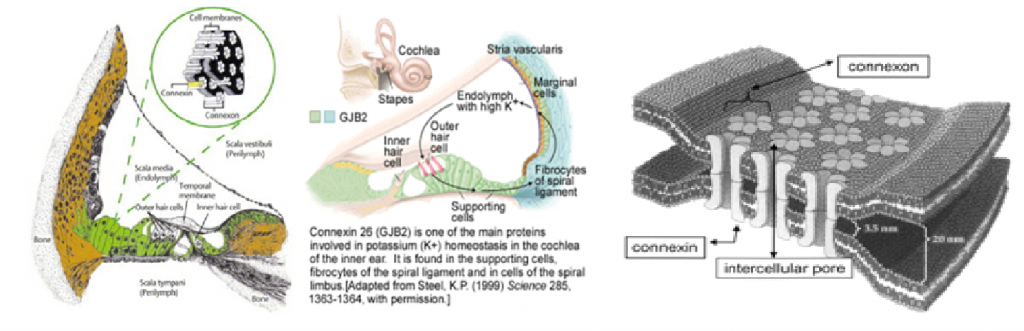
کم شنوایی غیرسندرومی بسیار شایعتر از کم شنوایی سندرومی است و اغلب به صورت اتوزومال مغلوب به ارث میرسد. معلوم شده است که جهش در ژن کانکسین 26 علت نیمی از کم شنواییهای غیر سندرومی است. این ژن پروتیینی را شکل میدهد که در اتصالات شکافی حلزون برای چرخش مداوم یون پتاسیم به داخل آندولنف نقش دارد. این جهش را میتوان از طریق غربالگری ژنتیکی بیمار تشخیص داد.
علل مادرزادی کم شنوایی که منشاء غیر ژنتیکی دارند، عبارت هستند از:
- عفونتهای مادرانه
- داروهای سمیت زای گوش (داروهای اتوتوکسیک)
- آسیبهای رشدی پیش از تولد
- ضربه در هنگام تولد.
اگرچه به خاطر انجام واکسیناسیون، سندروم سرخجهی مادری کم شده است، ولی در سطح دنیا هنوز شایع است. ناشنوایی ناشی از سرخجه با آب مروارید و بیماری مادرزادی قلبی مرتبط و همراه است. توکسوپلاسموسیز، سایتومگالوویروس و سفلیس جزو عفونتهای دیگری هستند که میتوانند جنین در حال رشد را درگیر کنند و موجب کم شنوایی بعد از تولد شوند. مصرف داروهای اتوتوکسیک توسط مادر در دوران بارداری ممکن است منجر به کم شنوایی مادرزادی شود. هایپوکسی (رسیدن اکسیژن کم) در دوران رشد درون رحمی میتواند منجر به آسیب بارز سیستم شنوایی گردد. آسیب به سیستم عروقی کمانهای برانکیال در قبل از تولد میتواند موجب هایپوپلازی یا تشکیل ناکامل دوطرفهی لابیرنت غشایی حلزون گوش شود. همچنین آسیب حین تولد در اثر ضربه ممکن است منجر به کم شنوایی حسی عصبی و نیز خونریزی داخل جمجمه در مواردی از زایمانها سخت شود.
علل اکتسابی و غیر ژنتیکی کم شنوایی حسی عصبی
علل اکتسابی غیر ژنتیکی کم شنوایی نیز به خوبی شناخته شده است. علل شایع و مکرر در این خصوص عبارت هستند از:
- عفونت
- نئوپلاسم
- عوامل سمیت زای گوش
- نویز
- ضربه
این عوامل در بخشهای دیگری از این فصل توضیح داده میشود. مننژیت، به ویژه وقتی که در اثر استرپتوکوک پنوما ایجاد شده باشد، علت اصلی کم شنوایی است. انواع بسیاری از علل کلی دیگر برای کم شنوایی حسی عصبی تاخیردار وجود دارد، مثلاً اتواسکلروسیز حلزونی. کم شنوایی حسی عصبی پیشرونده را میتوان به انواعی از سندرومهایی نسبت داد که ناهنجاریهای عضلانی – اسکلتی در آنها وجود دارد. تعدادی از این سندرومها عبارت هستند از:
- بیماری پاژه
- سندروم واندرهووف
- سندروم آلپورت
- تمامی موارد موکو پلی ساکاریدوزها مثل سندروم هانتر، سندروم هورلر، سندروم سانفیلیپو، سندروم مورکیو و سندروم ماروتئوکس – لامی.
اگرچه بیشترین انواع کم شنوایی حسی – عصبی ژنتیکی و تاخیردار به صورت پراکنده و به صورت وراثت مغلوب رخ میدهد، اما خوشبختانه با سندرومهای خاصی مرتبط و همراه نیستند.
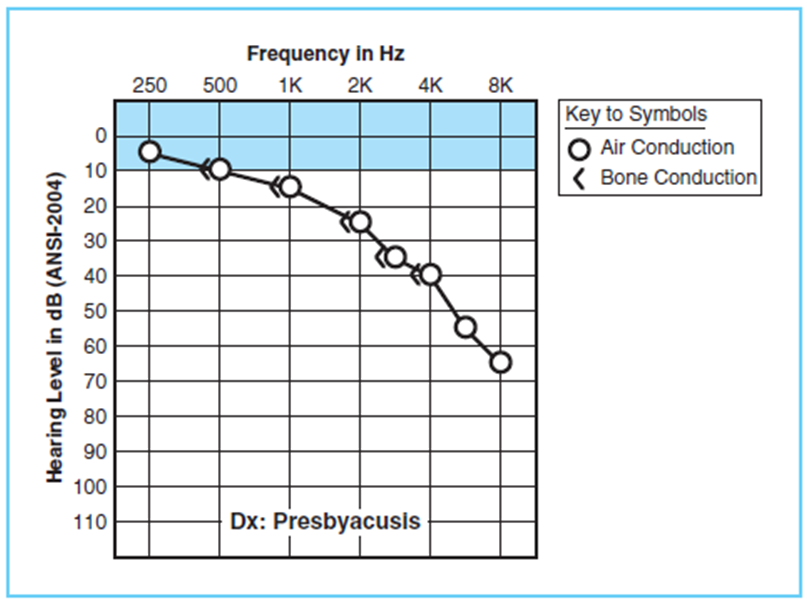
کم شنوایی حسی عصبی ناگهانی
کم شنوایی حسی عصبی ناگهانی (SSNHL) عارضهی نادری است و به حالتی اطلاق میشود که از شروع آن به میزان 72 ساعت گذشته باشد. بسیار شایع دیده میشود که بیماران در هنگام بیدار شدن از خواب و در ساعات بیداری خود متوجه کم شنوایی یک طرفه میشوند و ممکن است شاکی از پری گوش و وزوز در گوش درگیر شده باشند. عللی که موجب کم شنوایی حسی عصبی میشوند نیز میتوانند موجب SSNHL شوند؛ اگرچه احساس میشود اکثر موارد به خاطر عفونت ویروسی باشد. باید سریعاً و به صورت اورژانسی ارزیابی وضعیت شنوایی با آزمایشات ادیومتری و به تبع، درمان آن انجام شود چون که این مورد جزو موارد اورژانسی گوش است. بسیار مهم است که هر گونه علل دیگر مسبب کم شنوایی را با آزمایشات آزمایشگاهی و تصویربرداری مثل MRI رد کرد. تنها گزینهی درمانی که نتیجهی بهبودی از خود نشان داده است، دارو درمانی استروییدی است. داروهای استروییدی ممکن است به صورت خوراکی یا تزریق مستقیم به داخل گوش میانی تجویز شود. علی رغم این که هنوز علت ویروسی برای رخداد SSHL به اثبات نرسیده است، اگر دارو درمانی برای مقابله با عفونت ویروسی مد نظر است، باید صرفاً از نوع استروییدی باشد.
کم شنوایی ناشی از نویز
کم شنوایی ناشی از نویز یکی از مشکلات بارز به ویژه در جوامع صنعتی است. مطالعات کاملی دربارهی تاثیرات نویز شغلی فرد بر روی شنوایی او صورت گرفته است، اما قرارگیری در معرض نویز غیر شغلی نیز موجب کم شنوایی زیادی در جمعیت عمومی میشود. کم شنوایی ناشی از نویز خودش را به صورت کم شنوایی مشخص در ناحیهی فرکانسی 4000 هرتز نشان میدهد و این کم شنوایی به صورت شکاف (ناچ) در ادیوگرام دیده میشود. با قرارگیری مداوم و بیشتر فرد در معرض نویز، این ناچ پهنتر میشود و همهی فرکانسهای بالا را تحت تاثیر قرار میدهد. حتی کم شنوایی به سمت نواحی فرکانسی میانی و پایین نیز کشیده میشود.
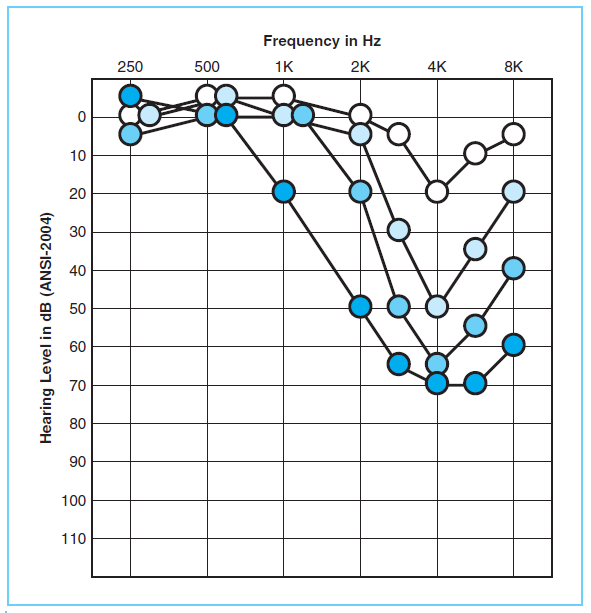
وقتی فردی برای اولین بار در معرض نویز بلند قرار گیرد، آستانهی شنوایی او تغییر میکند (بدتر میشود) که ظرف 24 ساعت اول برگشتپذیر بوده و به حالت نرمال قبلی خودش برمیگردد. تغییر آستانهی شنوایی ممکن است همراه با وزوز نیز باشد. قرارگیری مداوم در معرض نویز میتواند منجر به تغییرات دایمی آستانهی شنوایی شود. همچنین تغییرات موقتی آستانهی شنوایی ممکن است در اثر تیراندازی با اسلحه و بدون استفاده از محافظ شنوایی یا حتی بعد از حضور در یک کنسرت موسیقی راک رخ دهد. تغییرات دایمی آستانهی شنوایی اغلب در افرادی دیده میشود که شغل آنان به گونهای بوده که باید به صورت مداوم در معرض نویز میبودند، مثل متخصصین مکانیک هواپیمایی و متخصصان توپخانه. همچنین ممکن است کودکان نیز دچار کم شنوایی ناشی از نویز شوند که در هنگام معاینه و ارزیابی شنوایی آنان باید در خصوص سابقهی قرارگیری آنان در معرض نویزپرس و جو شود. در همگی بیماران کم شنوا، بسیار مهم است که به دنبال سابقهی قرارگیری آنها در معرض هر گونه نویزی ظرف مدت 24 ساعت قبل از آغاز کم شنوایی بود، چون که ممکن است فقط کم شنوایی که اکنون وجود دارد، همان تغییر موقتی باشد که در آستانههای شنوایی رخ میدهد.
شواهد حاکی از آن است که تفاوت زیادی بین افراد از لحاظ میزان حساسیت آنها به کم شنوایی ناشی از نویز وجود دارد. برای جلوگیری از کم شنوایی ناشی از نویز در افراد، حدود نویز شغلی تعریف و تعیین شده است ولی این حدود برای یک حالت میانگین از افراد مختلف تعریف شده است. بنابراین با لحاظ کردن حدود نویز شغلی امکان ندارد حساسترین افراد در برابر نویز شغلی ایمن باشند.
کم شنوایی ناشی از پیرگوشی
کم شنوایی که با گذر عمر و در اثر فرایندهای فیزیولوژیک گذر عمر و کهولت سن رخ میدهد، کم شنوایی ناشی از پیرگوشی نام دارد. تخمینهای اخیر حاکی از آن است که میزان وقوع کم شنوایی در بین افراد مسن در حدود 25 تا 50 درصد باشد. اکثر صاحب نظران اعتقاد دارند که حداقل بخشی از این کم شنوایی صرفاً فقط به خاطر فرایندهای مربوط به گذر عمر است و با اثرات تجمعی ناشی از قرارگیری در معرض نویزهای موجود در اطراف فرد در طول زندگی او و یا در اثر دیگر نویزهای محیطی ارتباطی ندارد. اگرچه به دلیل وجود علل متعدد برای کم شنوایی در افراد مسن و اثرات قرارگیری در معرض نویز، رژیم غذایی، فشار خون بالا، دیابت یا سیگار بر روی آستانههای شنوایی، شناسایی و تشخیص پیرگوشی و و مطالعه بر روی آن سخت و دشوار است.
انواع پیرگوشی
محققی به نام شوکنشت، که از او به عنوان بنیانگذار علم بافت شناسی مدرن استخوان گیجگاهی یاد میشود، پیرگوشی را به چهار نوع مشخص با نمای بالینی مختلف تقسیمبندی میکند که هر کدام با تفاوتهای پاتولوژیک مختلفی مرتبط هستند. اکثر بیماران مجموعهای از این پیرگوشیها را با هم دارند. این چهار نوع پیرگوشی عبارت هستند از:
- پیرگوشی حسی
- پیرگوشی عصبی
- پیرگوشی متابولیک
- پیرگوشی حلزونی
پیرگوشی حسی
ویژگی پیرگوشی حسی از بین رفتن سلولهای مویی اندام کورتی میباشد. ادیوگرام این افراد دارای کم شنوایی شیبدار فرکانس بالا است که از فرکانس 2000 هرتز به بعد شروع میشود.
پیرگوشی عصبی
پیرگوشی عصبی در نتیجهی از بین رفتن نورونهای شنوایی در درون حلزون رخ میدهد. این نوع از بین رفتن نورونها حتی در سراسر عصب شنوایی و حلزون نیز رخ میدهد، اگرچه آستانههای تون خالص تا زمانی که 90 درصد نورونها از بین نرفته باشد، تحت تاثیر قرار نمیگیرد. اغلب تمایز گفتاری با ادیومتری تون خالص همخوانی و تناسب ندارد.
پیرگوشی متابولیک
ویژگی پیرگوشی متابولیک آتروفی نوار عروقی است. وظیفهی نوار عروقی تغذیهی لابیرنت است. در این نوع کم شنوایی، الگوی ادیوگرام به صورت مسطح و یا به صورت اندکی نزولی است، ولی توانایی تمایز گفتاری فرد خوب باقی مانده است.
پیرگوشی
پیرگوشی انتقالی حلزونی واقعیت و وجود خارجی ندارد و فقط به صورت یک فرض است. اما گفته میشود که در این نوع پیرگوشی، غشای پایه به ویژه در دور قاعدهی حلزون ضخیم میشود و این امر منجر به کم شنوایی فرکانس بالا میشود.