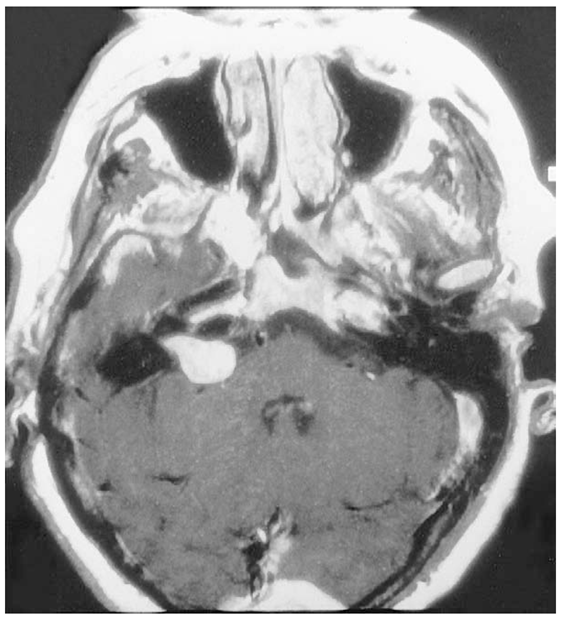
هشتاد درصد تومورهایی که در زاویهی پلی مخچهای رخ میدهند از جنس تومورهای اکوستیک هستند. تومورها از سلولهای شوانوما نشات میگیرند. این سلولها اطراف غلاف عصب هشتم که عصب شنوایی است را در برمیگیرند و از جنس خود عصب نیستند.
علایم بیماری تومورهای مجرای شنوایی داخلی
در اکثر موارد شایع است که بیماران دچار کم شنوایی حسی عصبی پیشروندهی یک طرفه شوند و معمولاً کم شنوایی از فرکانسهای بالا شروع میشود و به سمت فرکانسهای پایین پیش میرود. بیست درصد از بیماران دچار کم شنوایی حسی عصبی ناگهانی میشوند. به علاوه، 20 درصد از بیماران دچار کم شنوایی نوسانی برگشتپذیر هستند. عوارض دهلیزی بسیار نادر است و وقتی این گونه عوارض یا شکایات دهلیزی وجود داشته باشد، معمولاً به صورت مبهم است و در مواردی رخ میدهد که اندازهی تومور کوچکتر (کمتر از 1 سانتیمتر) است. با بزرگتر شدن تومور، تغییرات نرولوژیک ممکن است به صورت کم شدن عملکرد اعصاب هفتم و پنجم سیستم عصبی مرکزین مایان شود. با ادامهی رشد تومور، بیمار ممکن است دچار هیدورسفالی در اثر فشار بر ساقهی مغز شود.
در هنگام ادیومتری، آزمایشگر با مشاهدهی چند یافته به احتمال وجود تومور نورومای اکوستیک شک کمیند. تمایز گفتاری بیمار کاهش مییابد و اغلب به گونهای است که با میزان کم شنوایی بیمار تناسب ندارد. اغلب، ”واژگونی“ (کاهش توانایی درک کلمات با افزایش شدت صدا) مشاهده میشود. در اکثر بیماران (95 درصد از آنان) رفلکس اکوستیک عضلهی رکابی غایب است. در آزمایش ABR، فاصلهی زمان تاخیر بین قلهای I تا V افزایش مییابد که معمولاً بیشتر از 2/0 میلیثانیه میشود. تا 80 درصد بیماران دارای نتایج ناسالمی در آزمایش VNG هستند. از آنجایی که آزمایش VNG عملکرد مجرای نیم دایرهی افقی و به تبع آن عصب دهلیزی فوقانی را آزمایش میکند، نتیجهی هنجار در این آزمایش بدان معنی است که تومور از عصب دهلیزی تحتانی نشات گرفته است. به خاطر جایگاه عصب شنوایی، در چنین شرایطی بعید است که وضعیت شنوایی حفظ شده باشد. آزمایش MRI با کنتراست گادولینیوم معمولاً به عنوان استاندارد طلایی برای تشخیص تومور نورومای اکوستیک مورد قبول همگان است و میتواند تومورهایی به کوچکی 2 میلیمتر را تشخیص دهد. این نوع تصویربرداری باید برای آن دسته از بیمارانی در نظر گرفته شود که دچار کم شنوایی حسی عصبی یک طرفه یا کم شنوایی حسی عصبی دو طرفهی نامتقارن هستند.
تومور نوروفیبروماتوسیز نوع 2
در بیمارانی که دچار نوروفیبروماتوسیز نوع 2 هستند، تومورهای شوانومای متعددی در سیستم عصبی مرکزی رخ میدهد و اغلب به صورت تومور نورومای اکوستیکی دو طرفه در سن جوانی بروز مییابد. برخلاف بیماران دچار تومور نورومای اکوستیک خودبخودی، تومورهای موجود در بیماران دچار نوروفیبروماتوسیز نوع 2 ممکن است قبل از اینکه حتی علایمی را در بیمار پدیدار سازند، تا اندازههای خیلی بزرگی رشد کنند و به داخل عصب نفوذ کنند. در چنین شرایطی، نجات و حفظ وضعیت شنوایی بیمار در هنگام درمان بسیار سخت و دشوار خواهد بود.
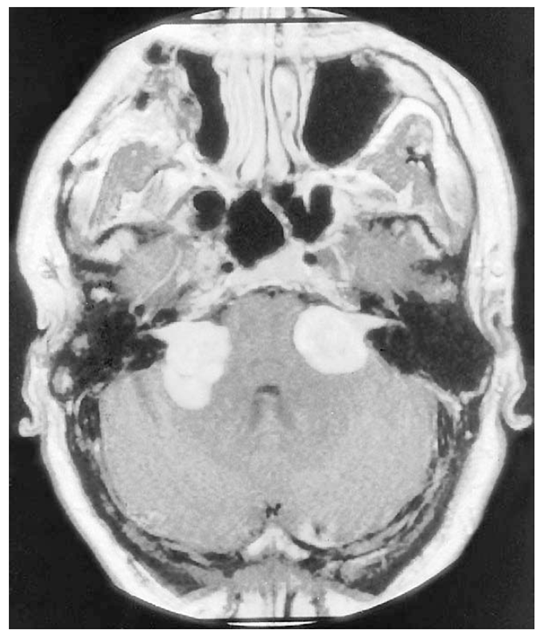
درمان تومور نورومای اکوستیک با عمل جراحی
درمان نورومای اکوستیکی معمولا به صورت انجام عمل جراحی برای برداشتن آن است. نحوهی انجام جراحی به اندازه و جایگاه تومور و نیز به نتایج ادیومتری بیمار بستگی دارد. به طور کلی، وقتی اندازهی تومور کوچک (کوچکتر از 5/1 سانتیمتر) باشد و میانگین تون خالص کمتر از dB HL50 باشد و امتیاز درک گفتار بیمار بیشتر از 50 درصد باشد، عمل جراحی با دید حفظ شنوایی انجام میشود. وقتی عمل جراحی به صورت ساب اکسی پیتال و یا به صورت حفرهی میانی جمجمه انجام شود، امکان حفظ شنوایی وجود خواهد داشت. رایجترین نحوهی عمل جراحی برای برش نورومای اکوستیکی، از طریق لابرینت است که در این حالت، وضعیت شنوایی فرد در سمت عمل شده قربانی میشود. خطر آسیب به عصب صورتی با افزایش اندازهی تومور افزایش مییابد و وقتی اندازهی تومور بیشتر از 3 سانتیمتر شود، احتمال آسیب به عصب صورتی، 40 درصد خواهد بود.
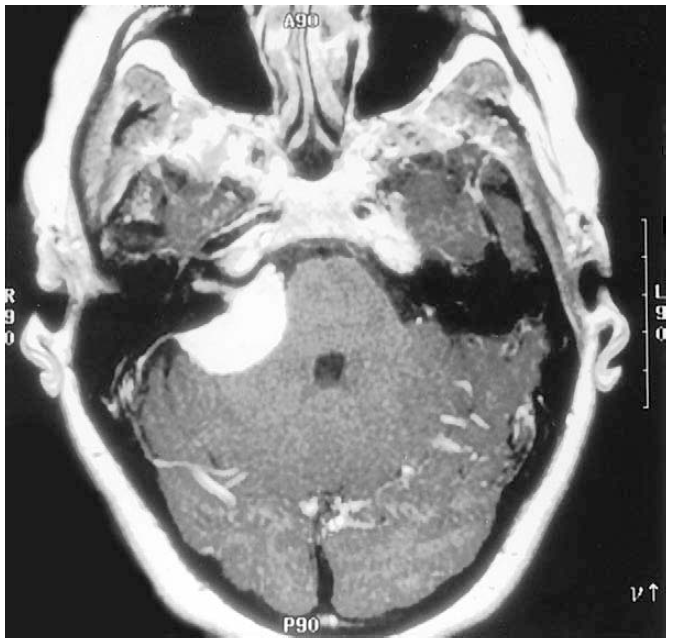
درمان تومور نورومای اکوستیک با روشهای دیگر
گزینههای درمانی دیگر شامل تششع درمانی استروتاکتیک (”چاقوی گامایی“) و رویکرد پایش شرایط بیمار است. وقتی تومور در افراد پیر یا بیمارانی رخ دهد که کاندیدای ضعیفی برای عمل جراحی هستند، باید رویکرد انتظار- و- مشاهده را در پیش گرفت. باید هر شش ماه، اسکنهای دورهای MRI انجام شود تا تغییرات سرعت رشد تومور تشخیص داده شود. ثابت شده است که جراحی رادیویی استروتاکتیک کنترل عالی بر روی رشد تومور دارد؛ هر چند که بعد از انجام این نوع درمان، نگرانی در خصوص افزایش کم شنوایی، فلج عصب صورتی و بدی عملکرد عصب تری جمینال وجود خواهد داشت. به نظر میرسد اگر دوز این درمان کاهش یابد، شکایات و عواقب درمانی آن کاهش مییابد و در عین حال، تومور در بیشتر از 95 درصد بیماران کنترل میشود. به طور کلی، این شیوهی درمانی تعدیل یافته برای بیماران زیر انجام میشود:
- بیماران پیر
- بیمارانی که دچار مشکلات پزشکی هستند و خطر جراحی برای آنها بالا است
- بیمارانی که نمی خواهند جراحی شوند
تومورهای دیگر زاویهی پلی مخچهای
اکثر تومورهای دیگری که ممکن است در زاویهی پلی مخچهای رخ دهد، مننژیوماها هستند. به ندرت، لیپوماها، کلسترول گرانولوماها، کلستئاتوماها یا همانژیوماها ممکن است در زاویهی پلی مخچه ای حضور داشته باشند. وقتی باید به وجود مننژیوماها شک کرد که بیمار دارای تومور بزرگی است و شنوایی او نسبتاً هنجار است. به علاوه، مننژیوماها معمولاً خارج از مجرای شنوایی داخلی قرار دارند و قادر به تخریب مجرای شنوایی استخوانی نیستند.
نکتهی بالینی مهم
نکتهی بالینی مهم در ارتباط با افتراق بیماری منیر از تومور نورومای اکوستیک این است که چون تومور نورومای اکوستیک ممکن است با علایمی شبیه به بیماری منیر نمایان شود، در همگی بیمارانی که شک به ابتلای بیماری منیر است، باید اسکن MRI با گادولیوم انجام شود تا وجود تومور نورومای اکوستیک بررسی شود.