پردهی گوش عضو مهمی از گوش است و کارش تبدیل انتقال امواج مکانیکی صدا از هوا به درون گوش است. پردهی گوش بسیار نازک است و با کمترین ضربه و فشار هوای نابجا پاره میشود. در ارزیابی شنوایی گوش، اولین معاینهای که صورت میگیرد، معاینهی وضعیت پردهی گوش و دیدن آن با وسیلهای به نام اتوسکوپ است. به این معاینهی گوش، اتوسکوپی گفته میشود که به معنی “دیدن و مشاهدهی گوش” است. در برخی موارد، مجرای گوش به صورت طبیعی پر از جرم گوش است و این امر باعث میشود پردهی گوش به خوبی و کامل دیده نشود. به همین دلیل، برای مشاهدهی کامل پردهی گوش اغلب نیاز است که جرم از درون مجرای خارجی گوش برداشته شود تا امکان معاینه و مشاهدهی کامل پردهی گوش فراهم آید. اگر جرم گوش در عمق مجرای گوش قرار داشته باشد و یا اینکه مجرای گوش انباشته از جرم باشد، در آن صورت برداشتن جرم از داخل گوش ممکن است سخت و دشوار باشد. در چنین مواردی، بیمار به متخصص گوش و حلق و بینی ارجاع داده میشود تا با استفاده از فنون خاصی همچون میکروسکوپ جراحی و دستگاه ساکن مخصوص، جرم گوش برداشته شود. گاهی اوقات برای برداشتن جرم گوش از داخل گوش کودکان کم سن و سال نیاز به بیهوشی عمومی میباشد تا از حرکت کودک و در نتیجه، از آسیب احتمالی به مجرای گوش یا پردهی گوش جلوگیری به عمل آید.

دو نمونه از پردهی گوش سالم و نرمال که متعلق به گوش راست و چپ میباشند (به ترتیب، تصاویر راست و چپ). پردهی گوش به صورت دایره و در ته مجرای گوش قرار دارد. پردهی گوش باید ظاهری یکدست، شفاف و یکرنگ داشته باشد. دستهی استخوانچهی چکشی در نمای ساعت 13 (برای گوش راست، تصویر سمت راست) و ساعت 11 (برای گوش چپ، تصویر سمت چپ) به خوبی قابل مشاهده است.
قسمت پارس فلسیدای پردهی گوش
در معاینهی گوش سعی میشود کل پردهی گوش مشاهده گردد و تا زمانی که کل پردهی گوش، از جمله قسمت فوقانی پردهی گوش، که نامش پارس فلسیدا است، مشاهده نشود، معاینهی اتوسکوپیک و میکروسکوپیک گوش به طور کامل در نظر گرفته نشده و مقبول واقع نمیشود. به همین علت، برای ارزیابی دقیقتر صحت و سلامت پردهی گوش و عملکرد وضعیت آن از آزمایش ایمیتانس ادیومتری استفاده میشود که بسیار دقیق و کامل است. قسمت جلویی و عقبی حلقهای که پردهی گوش درون آن جا گرفته است، باید تا نزدیکی چینهای جلویی و عقبی پردهی گوش مشاهده شود. پارس فلسیدا که قسمت شل پرده است و به همین خاطر به نام پارس فلسیدا (یعنی قسمت شل) نام دارد، در بالای پرده و در بین این دو چین قرار دارد. پارگی پردهی گوش در این قسمت و یا به داخل کشیده شدن آن، که رتراکشن پارس فلسیدا نام دارد، نشآنهای از بیماری کلستئاتوما است.
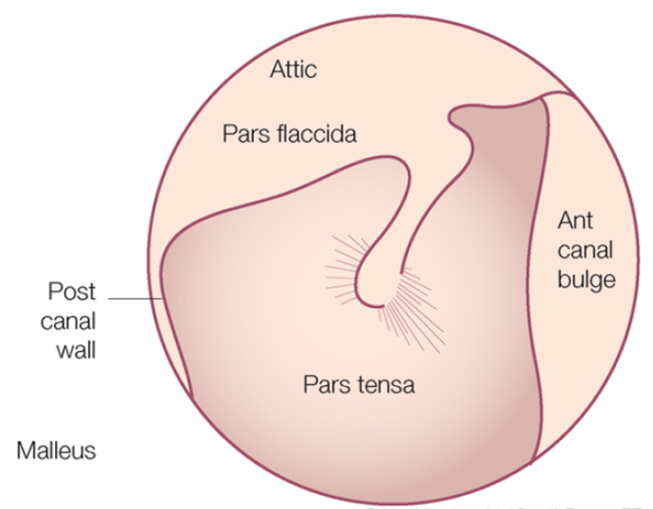
به طور کلی پردهی گوش دو قسمت اصلی دارد، پارس تنسا که قسمت اصلی و سفت و کشیدهی پرده میباشد (قسمت نیم دایرهی پایینی پرده) و پارس فلسیدا که قسمت دوم و شل پرده میباشد (قسمت نیم دایرهی بالایی پرده) که در بعضی مواقع به علت داخل کشیده شدن پردهی گوش (رتراکشن پرده) موجب عوارض و بیماریهایی می گردد.
پردهی گوش نازک
در پردهی گوش هنجار میتوان هر دو زایدهی بلند و کوتاه استخوانچهی چکشی را دید و در هنگام معاینهی گوش، به وجود و حضور آنها توجه میشود. همچنین قسمتهایی از دو استخوانچهی دیگر که پشت پردهی گوش و درون فضای گوش میانی است را میتوان در برخی از افراد که پردهی گوش بسیار نازک و شفافی دارند، مشاهده کرد. پردهی گوش نازک یک پدیدهی نرمال و عادی است که در برخی افراد مشاهده میشود. این ویژگی تاثیر بدی بر شنوایی افراد ندارد و فقط یک نوع ویژگی خاص آن فرد است و تنها فرقی که این فرد با دیگران دارد در این است که از پس پردهی گوش میتوان فضای درونی گوش میانی را دید، مثلا میتوان زایدهی بلند سندانی و عصب کوردا تمپانی را از پس پردهی گوش دید. اگر سر استخوانچهی چکشی یا بدنهی استخوانچهی سندانی به وضوح و مستقیم قابل مشاهده باشد، در آن صورت ساییدگی مجرای شنیداری فوقانی و دیوارهی خارجی فضای گوش میانی رخ داده است. این حالت تقریباً منحصر به بیماری کلستئاتوما است. گاهی اوقات پردهی رتراکته شده (پردهی گوش به داخل فرو رفته) مستقیماً بر روی مفصل سندانی – رکابی قرار میگیرد. به این عارضه “میرینگواستاپدیوپکسی” گفته میشود. چنین حالتی به این دلیل رخ میدهد که در اثر عدم کارایی مناسب لولهی استاش، پردهی گوش به سمت داخل کشیده میشود و به همین علت دچار رتراکشن طولانی مدت میشود و پرده روی استخوانچهها قرار گرفته و میخوابد. نکتهی جالب این که چنین حالتی به عنوان حالت نرمال و سالم در نظر گرفته نمیشود، اما در اغلب موارد، وضعیت شنوایی فرد در این حالت نزدیک به نرمال است.
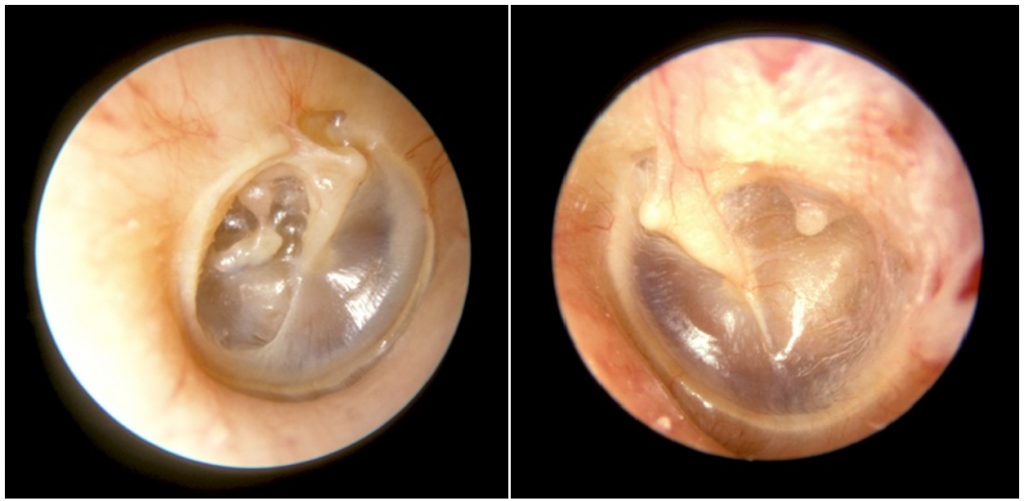
نمایی از دو پردهی گوش. تصویر سمت راست، پردهی گوش چپ را نشان میدهد که کاملا نرمال و سالم است. تصویر سمت چپ، پردهی گوش راستی را نشان میدهد که در اثر رتراکشن روی استخوانچهها خوابیده است و دچار عارضهی میرینگواستاپدیوپکسی شده است.
اتوسکوپی پنوماتیک
گاهی اوقات برای معاینهی کامل پردهی گوش و اطمینان از صحت عملکرد آن از اتوسکوپی پنوماتیک استفاده میشود. به کمک اتوسکوپ پنوماتیک، هوا به سمت پردهی گوش ارسال میشود و با اعمال فشار مثبت و منفی هوا بر روی پردهی گوش، میزان تحرک آن بررسی و مشاهده میشود. چنین تغییرات فشاری معمولاً موجب حرکت قابل مشاهدهی پردهی گوش میشود. با استفاده از اتوسکوپ پنوماتیک، متخصص میتواند میزان تحرک پردهی گوش را بررسی کند. برای مثال، ترشح مزمن گوش میانی معمولاً منجر به کم تحرکی یا عدم تحرک پردهی گوش میشود. به علاوه، حرکت چست و چابک پرده نشانگر عدم وجود هر گونه پارگی در پردهی گوش خواهد بود.
پردهی گوش بهبود یافته
در اغلب مواردی که پارگی پردهی گوش بهبود مییابد، قسمت بهبود یافتهی پردهی گوش معمولا بدون لایه فیبروزی میانی خواهد بود و این امر باعث میشود آن قسمت از پردهی گوش نازک شود که در هنگام معاینه و دیدن پردهی گوش، آن قسمت بهبود یافته به صورت نازک و شفاف به چشم میآید. به لایهی نازک پرده که بعد از بهبودی پدید میآید، “پردهی دایمریک” گفته میشود. در بعضی شرایط، پردهی گوش به قدری نازک است که امکان تمایز بین پردهی جوش خورده با پردهی پاره وجود ندارد.

دو نمونه از پردهی گوش بهبود یافته که قسمت پارگی به صورت لایهی نازکی تشکیل شده و بهبود یافته است.
همچنین در برخی موارد که پردهی گوش فرد از همان ابتدا و بنا به نوع وراثتی که داشته، نازک بوده و اصلا مسالهی بهبودی پس از پارگی پرده نیست. برای تشخیص دقیقتر و بهتر این موارد، باید گوش را با ابزار پیشرفتهتر یعنی با میکروسکوپ مخصوص جراحی گوش معاینه کرد. گاهی اوقات، اتوسکوپی پنوماتیک موجب حرکت قسمت شفاف پرده میشود و بدین وسیله میتوان از سالم بودن پرده و در عین حال از نازک بودن آن اطمینان کسب کرد. همچنین انجام آزمایش ادیومتری ایمیتانس نیز میتواند سالم بودن پردهی گوش را نشان دهد که در این حالت، نتیجهی آزمایش به صورت تمپانوگرام از نوع A درمیآید. آزمایشگر باید در خصوص “پردهی دایمری” محتاط باشد.

اتوسکوپ پنوماتیک که همان اتوسکوپ است که برای دیدن گوش، پردهی گوش و معاینهی گوش استفاده میشود و به سر این اتوسکوپ، یک پمپ بادی وصل است که متخصص به وسیلهی آن هوا را به درون گوش فشرده ساخته و پرده را به حرکت درمیآورد و میزان تحرک و عملکرد پردهی گوش را ارزیابی میکند. اگر پردهی گوش سالم بوده و پاره نباشد، یا پارگی آن بهبود یافته باشد و یا اینکه پشت پردهی گوش عفونت نباشد، پردهی گوش در اثر هوا حرکت میکند و این نشانگر صحت و سلامت عملکرد پردهی گوش است.
تودهها و تومورهای پشت پردهی گوش
درون فضای گوش میانی ممکن است تودههایی پدید آیند که در هنگام معاینهی پردهی گوش میتوان آنها را از پس پرده مشاهد کرد. این تودههای پشت پردهی گوش ممکن است به خاطر فرایندها و بیماریهایی ایجاد شوند. رنگ این تودهها از پشت پرده میتواند بیانگر و نشانهی نوع آنها و علتشان باشد. تودههای سفید نشانگر وجود کلستئاتوما، تمپانواسکلروسیز و در موارد نادری نشانگر استئومای گوش میانی است. تودههایی که به رنگ آبی تیره هستند، نشانگر ساختارهای سیاهرگی مثل پیاز بزرگ جاگولاری هستند. تودههایی که به رنگ قرمز تیره هستند، نشانگر تومورهای عروقی بزرگتر مثل تومورهای گلوموس تمپانیکوم هستند. وقتی همراه با تودهای، ضربان و تپش نیز وجود داشته باشد و فرد بیان کند که ضربانی را شنیده یا احساس میکند، این امر قویاً بیانگر آن است که منشاء این توده از نوع عروق شریانی است. گاهی اوقات، برای تشخیص دقیقتر این عارضه، متخصص با استفاده از یک اتوسکوپ پنوماتیک، فشار هوای مثبتی را روی پردهی گوش اعمال میکند و میزان حرک پردهی گوش را بررسی میکند. فشار مثبت هوا موجب کاهش جریان خون درون توده میشود و باعث میشود رنگ پردهی گوش در آن قسمتی که روی توده قرار دارد، به رنگ سفید تغییر کند. یک چنین رنگ پریدگی معروف به “علامت مثبت براون” است و قویاً گویای وجود یک نئوپلاسم عروقی است. گاهی اوقات، نقطهی قرمز رنگی در ناحیهی دریچهی بیضی دیده میشود که این امر ممکن است به خاطر وجود یک توده نباشد، اما ممکن است نشانگر حالت خاصی از استخوان همراه با عروق بسیار زیاد باشد و این امر حاکی از وجود کانون فعال خونی برای ایجاد بیماری اتواسکلروسیز خواهد بود.
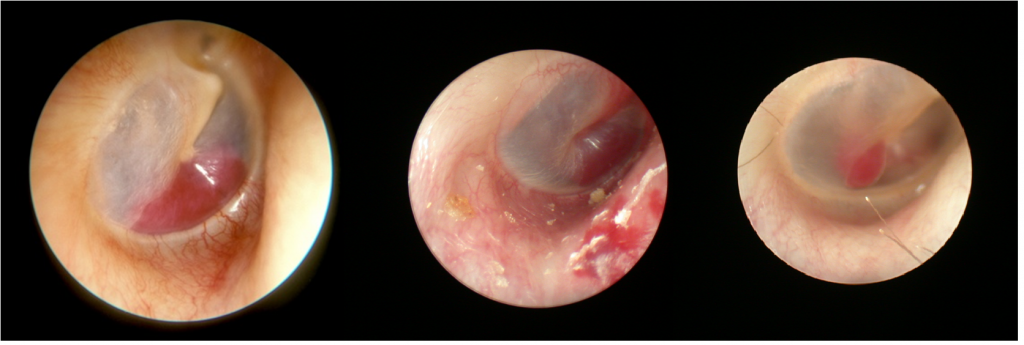
در حالت نرمال، رنگ پردهی گوش باید سفید، صدفی و یا مرواریدی باشد. اگر در فضای گوش میانی، پشت پردهی گوش، تومور یا تودههای عروقی وجود داشته باشد، رنگ پرده تغییر میکند و در هنگام معاینهی پردهی گوش میتوان رنگ توده را از پس پردهی گوش مشاهده کرد. در این تصاویر سه نوع تودهی خونی مختلف نمایش داده شده است که رنگ آنها را از پس پردهی گوش میتوان دید.
معاینه و ارزیابی عملکرد عصب صورتی
بدون ارزیابی عملکرد عصب صورتی، هیچ معاینهی گوشی کامل نیست. در هنگام ارزیابی و معاینهی گوش، از بیمار خواسته میشود اخم کند، بخندد، بینیاش را چین بیندازد، دندآنهایش را نشان دهد و چشمانش را ببندد. وجود هر گونه نامتقارنی بین دو سمت چهره و یا عدم توانایی فرد برای انجام هر کدام از این حرکات توجه و دقت میگردد. اولین و جزییترین علامت ضعف صورتی تاخیر در بسته شدن پلکها است. در سمتی که درگیری و عارضه وجود دارد، پلک اندکی آرامتر از سمت مقابل، که سالم است، بسته میشود. این وقتی به وضوح مشهود است که فرد به صورت عادی و خود به خود پلک بزند. پلک زدن در سمت درگیر شده طوری به نظر میرسد که انگار عقبتر از سمت مقابل، که سالم است، میباشد


